はじめに
介護の現場では、日々のケアの中で「手足が固まって動かしにくい」「関節がスムーズに動かない」といったご利用者様に出会うことが少なくありません。こうしたときに耳にすることが多い用語が 「拘縮(こうしゅく)」 と 「筋緊張亢進(きんきんちょうこうしん)」 です。
一見どちらも「体が硬くなって動かない」という同じような状態に思えますが、実はまったく異なる背景やメカニズムがあります。違いを理解していないと、介助の際に無理な動かし方をしてしまったり、ご利用者様に痛みや不安を与えてしまうこともあります。
たとえば、拘縮は「関節や筋肉そのものが固まってしまった状態」であるのに対し、筋緊張亢進は「脳や神経の影響で筋肉が勝手にこわばる状態」です。つまり、同じ「硬い」でも意味合いがまったく異なるのです。
介護職にとって大切なのは、この違いを正しく理解し、 「なぜ動かしにくいのか」 を意識しながらケアにあたること。そうすることで、より安全に、そしてご利用者様の負担を最小限に抑えた介助が実現できます。
この記事では、拘縮と筋緊張亢進の違いをわかりやすく解説し、介護現場で役立つ視点や注意点をご紹介していきます。
拘縮とは?
拘縮(こうしゅく)とは、関節や筋肉などの軟部組織が硬くなり、物理的に関節の動きが制限されてしまった状態を指します。つまり、「関節そのもの」や「周囲の筋肉・靭帯」が長い間使われずに固まってしまうことで起こります。
特徴
- 長期間同じ姿勢でいることで起こりやすい
寝たきりや車椅子生活が長く続くと、動かさない部分の関節や筋肉は徐々に硬くなっていきます。 - 筋肉や靭帯が縮んだまま固まる
「動かさない → 固まる → さらに動かせなくなる」という悪循環に陥りやすいのが特徴です。 - 一度起きると完全に元に戻すのは難しい
リハビリやストレッチで柔らかくできることもありますが、完全に元の可動域を取り戻すのは困難な場合が多いです。 - ケアの中心は“予防”と“進行を遅らせること”
毎日の関節可動域訓練や、姿勢変換、ストレッチなどで「固まりきらないようにする」ことが大切です。
具体例
- 長期間ベッド上で寝たきりの方の 膝や肘が曲がったまま伸びなくなる
- 脳梗塞後の麻痺側で、 手指が握ったまま固まってしまう
- 足首が下に向いたまま固まってしまい、立位や歩行が難しくなる
拘縮が与える影響
拘縮が進むと、単に「動きにくい」だけでなく、日常生活に大きな支障をきたします。
- ベッドから車椅子への移乗が難しくなる
- 着替えや清拭の際に痛みを伴いやすい
- 姿勢が偏ってしまい、褥瘡(床ずれ)のリスクが高まる
ケア・対応のポイント
体位変換をこまめに行う
- 長時間同じ姿勢が続くと、筋肉や関節が固まりやすくなります。
- 2〜3時間に1回を目安に体位変換を行い、関節や筋肉にかかる圧力を分散させましょう。
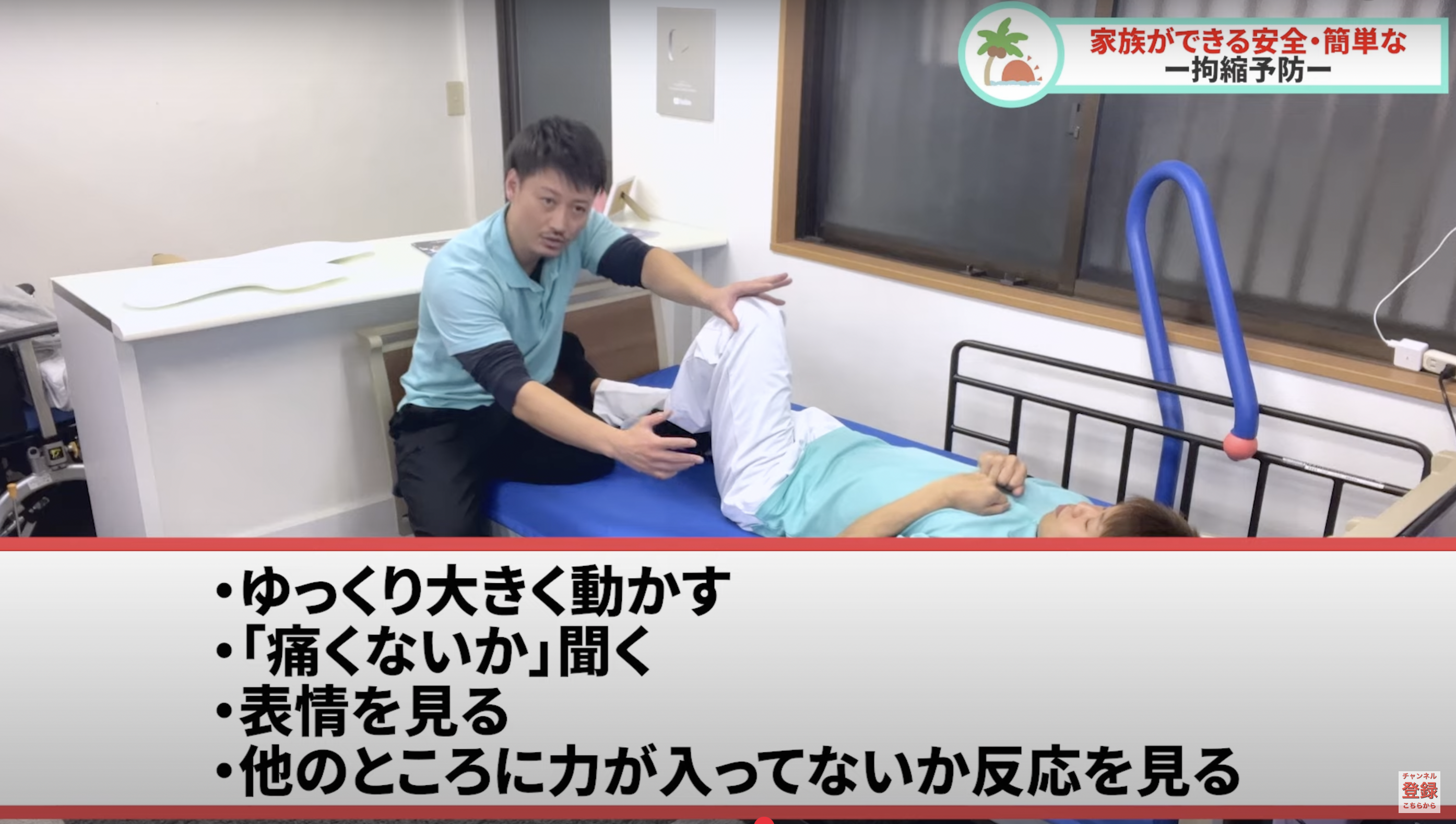
関節の可動域運動(ROM運動)
- リハビリで行う「関節をゆっくり動かす運動」を日常的に取り入れることが有効です。
- 無理に動かすと痛みや損傷につながるので、ゆっくり・痛みのない範囲で行うのが大切です。
良肢位を保つポジショニング
- 「肘や膝が曲がったまま」「肘や膝が伸びたまま」にならないように、 関節や筋肉をできるだけ「自然な位置」に保つ工夫をすることが大切です。
- 手指の拘縮がある場合は、丸めたタオルを手に持ってもらい、手のひらが完全に閉じきらないようにする方法もあります。
筋肉や関節を温める
- 温熱療法(蒸しタオルやホットパックなど)は、筋肉を柔らかくし、可動域を広げやすくします。
- ただし、感覚麻痺がある方には低温やけどに注意が必要です。
日常生活動作(ADL)での工夫
- 食事、更衣、入浴などの日常動作を、できる範囲でご本人に「自分で動かしてもらう」ことも予防につながります。
- 介助者が全てやってしまうと、関節が動かされる機会が減り、拘縮が進行する原因になることもあります。
専門職との連携
- 可能であれば、看護師、理学療法士、作業療法士から、自宅や施設でできる運動方法やポジショニングの指導を受けることが望ましいです。

筋緊張亢進とは?
筋緊張亢進(きんきんちょうこうしん)とは、脳や神経の障害によって筋肉が無意識に硬くこわばってしまう状態を指します。本人が力を入れていなくても、脳からの信号がうまく調整されないために筋肉が「常に収縮した状態」になってしまいます。
医学的には「痙縮(けいしゅく)」と呼ばれることもあり、リハビリや介護の現場でよく見られる症状です。
特徴
- 原因は脳や神経の障害
主に脳卒中(脳梗塞・脳出血)、脳性麻痺、脊髄損傷などの後遺症として現れます。 - 常に筋肉が力んでいるような状態
本人がリラックスしようとしても、筋肉が勝手に収縮してしまうため、硬直感や突っ張り感が強く出ます。 - 外から動かすと独特の抵抗感がある
手足を動かそうとすると「ガクッ」と急に動いたり、「バネのような抵抗」を感じるのが特徴です。 - 症状の強さは日によって変わる
体調や疲れ、気温、緊張などによって、筋緊張が強まったり弱まったりすることがあります。
具体例
- 脳卒中の後遺症で、麻痺側の腕が胸の方へ引き寄せられ、力を抜いても硬い状態が続く
- 歩行時に足が突っ張ってしまい、膝が曲がりにくくなる
- 手指が強く握られ、開きにくくなる
筋緊張亢進が与える影響
- 日常生活の動作が制限される
食事や更衣、歩行などの動作が思うようにできず、介助が必要になる。 - 痛みや疲労感につながる
筋肉が常に緊張しているため、動かすときに痛みを伴うことがある。 - 二次的に拘縮を引き起こすリスク
筋緊張が強いまま放置すると、次第に関節や筋肉そのものが固まり、拘縮に移行する可能性がある。
ケア・対応のポイント
リラックスできる環境を整える
- 寒さ・不安・緊張は、筋緊張を強める要因になります。
- 静かな環境、落ち着いた声かけ、心地よい室温など安心できる空間づくりが大切です。
ゆっくりとした動作・呼吸に合わせた介助
- 速い動きや力任せの介助は、逆に緊張を強めます。
- ゆっくり、呼吸に合わせて関節を動かすと、筋肉のこわばりが少しずつ緩みやすくなります。
温熱やマッサージで筋肉をほぐす
- 蒸しタオルやホットパックなどで筋肉を温めると、血流が良くなり緊張がやわらぎやすくなります。
- 優しくなでるようなマッサージも有効ですが、痛みを与えないように注意が必要です。
姿勢・ポジショニングの工夫
- 片側に力が入りやすい場合は、クッションでバランスを取るなど体の緊張を分散する工夫が有効です。
- 良肢位保持を心がけることで、動作がスムーズになり、余計なこわばりを防げます。
運動療法(リハビリ)との連携
- PT・OTが行うストレッチや運動指導は、筋緊張のコントロールに効果的です。
- 介護現場では「日常動作の中でできる運動」を意識して取り入れると良いかと思います。
医師の判断による薬物療法
- 重度の筋緊張亢進では、筋弛緩剤やボツリヌス注射が用いられることもあります。
- 服薬状況や副作用を理解してサポートすることも介護職の役割です。
拘縮と筋緊張亢進の違いを簡単にまとめると
| 状態 | 拘縮 | 筋緊張亢進 |
|---|---|---|
| 原因 | 長期臥床、関節の不動 | 脳や神経の障害 |
| 硬さのタイプ | 関節や筋肉が「固まっている」 | 筋肉が「こわばっている」 |
| 改善の可能性 | リハビリで進行予防や部分的改善 | リハビリや薬で緊張を緩和 |
| 触った感覚 | ガチガチに動かない | 動かすとバネのような抵抗感 |
拘縮と筋緊張亢進は混在することもある
介護やリハビリの現場では、拘縮と筋緊張亢進は きれいに分けて考えられるものではなく、同時に起こっているケース が少なくありません。
たとえば──
- 脳卒中(脳梗塞・脳出血)の後遺症で麻痺がある方は、まず発症直後に筋緊張亢進が強く出ることがあります。腕や足が突っ張って力が抜けにくくなり、介助する側も動かしにくさを感じます。
- その状態が長期間続くと、「動かさない」「動かせない」時間が積み重なり、筋肉や関節が固まり、二次的に拘縮が進行してしまうのです。
つまり、
現場での判断が難しい理由
実際の介護現場では、介助者が「これは拘縮なのか?それとも筋緊張亢進なのか?」を瞬時に見極めるのはとても難しいものです。
- 拘縮の固さ:関節や筋肉そのものが物理的に固くなっているため、ゆっくり動かしても抵抗が変わらない
- 筋緊張亢進の固さ:外から動かそうとすると「ガクッ」と急に動いたり、バネのような抵抗を感じる
この違いはありますが、どちらの要素も同時に存在している場合が多いため、「一見すると拘縮のようで実は筋緊張亢進が影響している」といったケースもあります。
ケアで大切なポイント
- 無理に動かさない
固いからといって強引に伸ばすと、筋肉や靭帯を痛めたり、骨折につながる危険があります。 - 動かせる範囲を大切にする
「ここまでなら安全に動かせる」という範囲を見極め、繰り返し動かすことが予防や改善につながります。 - 専門職と連携する
拘縮と筋緊張亢進が混在しているケースでは、PT(理学療法士)やOT(作業療法士)の評価が不可欠です。介護職が一人で判断するのではなく、必ずチームで対応しましょう。 - 日常生活の中で工夫する
ベッド上で同じ姿勢を長く取らないように体位変換を行ったり、食事や清拭の時間に関節を動かすなど、「日常ケアの延長」でできる工夫が大切です。
まとめ
拘縮と筋緊張亢進は、それぞれ原因やメカニズムが異なりますが、現場では混在して現れることが多いのが実情です。
「どちらか一方」と考えるのではなく、両方の可能性を念頭に置いて観察し、ケアを工夫することが求められます。
介護現場で気をつけたいポイント
- 無理に動かさない
どちらの場合も、無理に関節を動かすと骨折や関節の損傷の原因になります。 - 医療・リハビリとの連携が重要
リハビリ専門職(PT・OT)や主治医に状態を伝え、適切な方法で関わることが大切です。 - 日常ケアでできる工夫
- 拘縮予防 → 体位変換・ストレッチ・ポジショニング
- 筋緊張亢進への対応 → ゆっくりした動作・落ち着いた声かけ・急な刺激を避ける・ポジショニング
「動かしにくい」とひとことで言っても、
- 関節そのものが固まるのが拘縮
- 神経の影響で筋肉がこわばるのが筋緊張亢進
と原因も対応も異なります。
介護現場では、見極めは医療専門職に任せることが基本ですが、介護者が違いを理解しておくだけで、声かけや介助の工夫に活かすことができます。
「なんだか硬いな」と思ったら、一人で判断せず、必ず看護師やリハビリ職に相談するようにしましょう。
あわせて読みたい記事
▶︎【褥瘡・拘縮予防】ポジショニングの基本的な考え方|理学療法士が解説
YouTubeでも拘縮予防の内容を配信しています。よかったら見てみてください。
家族様ができる安全・簡単な【拘縮予防】











コメント